Родинки у детей
Родинки (иначе – пигментные или меланоцитарные невусы) – доброкачественной природы скопления в коже клеток, вырабатывающих пигмент меланин – меланоцитов. Некоторые виды родинок определяются на теле ребенка с момента его рождения, иные же возникают постепенно в течение жизни пациента. Иногда они практически не заметны, в иных случаях – занимают большую площадь тела, являясь серьезным косметическим дефектом. Риск развития рака кожи у детей предельно мал, однако в сомнительных случаях обращение к дерматологу успокоит родителей или поможет своевременно начать лечение.
Почему у детей появляются родинки?
Врожденные пигментные невусы возникают у детей с генетической предрасположенностью к этой патологии. Точные причины поломки в генах неясны, вероятно, имеет значение воздействие на организм плода тератогенных и токсических веществ. Риск развития таких образований на коже велик у детей, родители которых также страдают аналогичной болезнью.
Ведущей причиной появления приобретенных родинок у детей является также генетическая склонность к ним. Провоцирующие факторы – светлая кожа, избыточное воздействие ультрафиолета или радиации, частая травматизация одного и того же участка кожи, гормональные сбои в организме, инфекции.
Когда появляются родинки у новорожденных?
Врожденные невусы определяются у младенца сразу же после его рождения. Причем их никак нельзя диагностировать внутриутробно – ни УЗИ, ни иные методы исследования не помогут определить цвет кожи плода или выявить более темные ее участки.
Приобретенные родинки могут возникнуть на любом этапе жизни ребенка, начиная с периода новорожденности. Их количество будет постепенно увеличиваться, достигнет максимума в 50-60 лет, после чего начнет уверенно сокращаться.
У ребенка на теле много родинок, в чем причина?
Скорее всего причина большого количества меланоцитарных невусов у ребенка кроется в наследственности, которую от получил от своих родителей. Обычно на теле родителей таких детей также определяется множество самых разнообразных родинок.
Виды родинок у детей
В зависимости от периода появления на теле невусы бывают:
- врожденными (родинки возникают у новорожденных);
- приобретенными (появляются уже после рождения, в процессе жизни ребенка).
По размеру различают родинки:
- мелкие (диаметром до 1.5 мм);
- средние (размером 1.5-10 мм);
- крупные (более 10 мм в диаметре);
- гигантские (занимают большую площадь кожи, часто – целую анатомическую область).
По глубине скопления меланоцитов выделяют эпидермальные, внутридермальные и пограничные невусы.
По риску озлокачествления различают мелономоопасные и меланомонеопасные детские родинки.
Признаки меланомоопасных невусов
Внешне такие родинки не вызывают подозрения, однако их клеточный состав говорит о высокой вероятности злокачественного перерождения. Эти образования требуют обязательного удаления и наблюдения пациента у дерматоонколога.
- Диспластический невус. Представляет собой коричневого, черного, красного цвета пятно, часть которого немного приподнята над кожей. Имеет округлую либо неправильную форму, размытые границы. Располагается чаще в области спины или живота, ягодиц, на руках или тыле стоп, иногда – на лице. Возникая в детском возрасте, риск трансформации в меланому минимален, в то время как у взрослых пациентов он составляет почти 10%. Увеличивающиеся в размере, меняющиеся внешне диспластические невусы подлежат иссечению, стабильные – требуют динамического наблюдения у дерматоонколога.
- Невус Рида. Имеет вид темно-коричневого или черного плоского уплотненного образования размером до 15 мм с четкой границей. Возникает чаще в области нижних конечностей, внезапно. Требует иссечения в пределах 1 см здоровой ткани вокруг родинки.
На самом деле видов неопасных и опасных родинок у детей гораздо больше, здесь перечислены лишь основные варианты этих образований. Главное, что следует понимать родителям – онкопатология в детской дерматологии крайне редка, и как бы пугающе не выглядел невус, скорее всего он совершенно не опасен. Убедиться в доброкачественности процесса поможет консультация врача-дерматолога и осмотр кожи при помощи дерматоскопа.

Симптомы меланомонеопасных невусов
Наиболее часто диагностируются родинки двух типов.
Врожденный меланоцитарный невус:
- мелкий (имеет вид коричневого пятна или немного выступающей над поверхности кожи бляшки овальной или округлой формы, с четкими либо размытыми краями, морщинистой, бугристой либо гладкой поверхностью до 15 мм в диаметре; может располагаться на любом участке тела);
- средний (овальная или округлая бляшка однородного или с мелкими темными вкраплениями коричневого цвета, немного приподнятая над поверхностью кожи, с морщинистой, складчатой, гладкой, покрытой полипами поверхностью, размером до 20 см; возникает на любой части тела; увеличивается пропорционально росту ребенка, подлежит удалению до достижения пациентом половой зрелости);
- гигантский (имеет вид темной овальной или округлой формы бляшки, покрытой узлами и темными грубыми волосами, диаметром более 20 см, часто – с дополнительными очагами гиперпигментации вокруг основного образования; поражать может любую часть тела, в 1-5% случаев трансформируется в злокачественную меланому; операция часто затруднительна в связи с большим размером родинки).
Приобретенный меланоцитарный невус:
- пограничный (однородного светло- или темно-коричневого цвета овальной или округлой формы пятно с четкими границами, до 1 см в диаметре, поражающий любые части тела ребенка);
- сложный (имеет вид однородного темно-коричневого цвета узла или папулы размером до 10 мм, с гладкой или щетинистой поверхностью; как правило, равномерно возвышается над поверхностью кожи).
- Интрадермальный, или «отдыхающий» невус. Представляет собой возвышающееся над кожей желто-коричневое или коричневое образование до 1 см в диаметре, округлой формы. Локализуется преимущественно в области лица и шеи ребенка, реже – на коже туловища, где с течением времени может видоизменяться за счет формирующейся под ним ножки. Лечения, как правило, не требует, за исключением расположения в местах, подверженных постоянному травмированию.
- Невус голубой. Бывает врожденным либо приобретенным. Имеет характерный голубой или синий цвет, обусловленный особенностями рефракции света. Различают 5 видов этого невуса, одни из которых локализуются преимущественно на тыльной поверхности стоп и кистей, иные – в области поясницы и ягодиц. Возникает в детстве, по достижению пациентом пожилого возраста может трансформироваться в злокачественную опухоль. В ряде случаев подлежит иссечению и дальнейшему гистологическому исследованию.
- Ювенильный невус, или Шпиц-невус. Представляет собой единичный узел куполообразной формы, диаметром до 10 мм. Цвет варьируется от равномерного красно-розового, желто- или темно-коричневого до сочетания этих оттенков в одном образовании. В детском возрасте располагается чаще на лице или в области волосистой части головы. Возникает внезапно, быстро растет, затем так же внезапно останавливается в росте. По достижении ребенком половой зрелости эта родинка может трансформироваться в онкопатологию, что, однако, наблюдается крайне редко. Подлежит удалению до начала пубертата, далее – динамическому наблюдению.
- Невус Саттона, или гало-невус. Имеет вид немного выпуклого красновато-коричневого умеренной плотности округлого узелка до 4-5 мм в диаметре, вокруг которого определяется участок депигментированной кожи. Чаще такие родинки множественные, локализуются на спине. Постепенно центральный элемент невуса становится все менее пигментированным и вовсе исчезает, в течение последующих нескольких лет цвет кожи нормализуется. Лечения не требует.
Что делать с родинками у ребенка?
При рождении ребенка родинок очень мало, но постепенно они появляются все в новых и новых местах, чем порой пугают родителей. Им, прежде всего, не стоит паниковать или пугать опасными предположениями маленького пациента. В случае страхов и сомнений, а также при наличии на теле ребенка более 50 родинок, правильным вашим решением будет консультация дерматолога.
Специалист выслушает жалобы, осмотрит кожу пациента невооруженным глазом, а затем – при многократном увеличении через дерматоскоп. Это позволит дерматологу оценить структуру образования, определить его составляющие и сделать вывод о виде родинки и степени ее потенциальной злокачественности. В случае диагностики подозрительного невуса врач порекомендует динамическое наблюдение пациента или предложит иссечение образования.
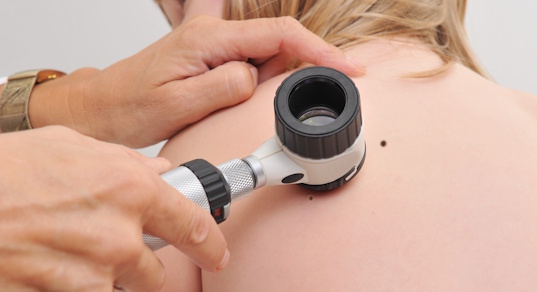
Надо ли лечить родинки у ребенка?
Это зависит от вида невуса и поведения его на коже пациента. Если изначально безопасный невус начал вдруг стремительно расти, шелушиться, кровоточить, стал асимметричен, цвет его принял неоднородный оттенок, велик риск трансформации процесса в злокачественный – врач скорее всего предложит его удалить. В иссечении также нуждаются изначально меланомоопасные родинки, однако при малом возрасте пациента операция может быть отложена, ребенку порекомендуют диспансерное наблюдение с регулярными динамическими осмотрами кожи.
Удалить родинки можно разными способами, среди которых:
- иссечение в пределах здоровых тканей скальпелем;
- криодеструкция (заморозка жидким азотом);
- удаление электроножом;
- удаление лазером.
Последние три метода применяются в ситуациях, когда точно ясна доброкачественная природа образования.
Профилактика
Чтобы снизить вероятность появления родинок, следует ограничить время пребывания на открытом солнце, использовать солнцезащитные кремы. Также необходимо следить за уже имеющимися на теле невусами и при обнаружении подозрительных изменений их обращаться на консультацию к дерматологу.

в соответствии с рекомендациями Минздрава