Пневмония у ребёнка до года: симптомы, признаки и особенности лечения
Пневмония у ребенка до 1 года относится к инфекционным заболеваниям нижних дыхательных путей, которые у младенцев могут развиваться быстро и протекать тяжелее, чем у детей старшего возраста. У грудничков воспаление легочной ткани нередко нарастает в течение 1–2 суток, а классические признаки, на которые рассчитывают родители, могут отсутствовать. Иногда нет выраженного кашля или высокой температуры, но заметно меняется общее состояние.
Основная сложность в том, что ухудшение может выглядеть как продолжение обычной простуды. Ребенок начинает хуже сосать грудь или смесь, быстрее утомляется, больше спит, становится беспокойным или, наоборот, необычно вялым. Часто первым сигналом становится учащение дыхания и признаки того, что малышу трудно дышать, особенно во время кормления и плача.
Ниже разобраны симптомы пневмонии у ребенка до года, отличия от ОРВИ и бронхита, а также ситуации, когда необходима срочная медицинская помощь. Материал носит информационный характер и не заменяет очный осмотр врача.
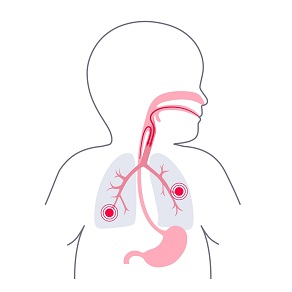
Что такое пневмония у ребенка до года
Пневмония — это воспаление легочной ткани, при котором нарушается газообмен. В легких есть альвеолы, через их стенку кислород поступает в кровь, а углекислый газ выводится наружу. При воспалении альвеолы отекают и могут частично заполняться воспалительной жидкостью. Из-за этого кислорода поступает меньше, и организм пытается компенсировать дефицит за счет учащенного дыхания.
У детей первого года жизни дыхательные пути узкие, а дыхательная мускулатура быстро устает. Даже небольшой участок воспаления способен заметно повлиять на дыхание. Поэтому у младенца раньше появляются признаки дыхательной недостаточности и хуже переносится лихорадка, обезвоживание и нарушение питания.
Нередко воспаление легких у ребенка до 1 года развивается на фоне или сразу после ОРВИ. Иногда проходит всего 1–2 дня после появления насморка, и родители видят, что ребенок изменился: он слабее, меньше реагирует, быстрее утомляется. Особенно заметно это во время кормления. Малыш может сосать короткими сериями, часто отпускать грудь или бутылочку, делать паузы, потому что ему трудно одновременно сосать и дышать. Это не обязательно связано с болью, чаще причина в дыхательном дискомфорте.
Наиболее частые возбудители у маленьких детей включают бактерии и вирусы. Среди бактериальных причин важное место занимает пневмококковая инфекция. Среди вирусов значимы вирусы гриппа и респираторно-синцитиальный вирус, который часто вызывает тяжелые бронхиолиты и пневмонии у грудничков. Возможны вирусная, бактериальная и смешанная формы, когда к вирусной инфекции присоединяется бактериальная, и состояние начинает ухудшаться быстрее.
Важно помнить, что при подозрении на пневмонию у грудничка домашнее наблюдение без медицинской оценки может быть небезопасным. В этом возрасте ухудшение дыхания и насыщения крови кислородом может нарастать быстро, поэтому своевременный осмотр врача имеет ключевое значение.
Симптомы пневмонии у детей до года
Симптомы пневмонии у ребенка до 1 года нередко отличаются от типичной картины простуды. Младенец не может описать жалобы, поэтому ориентироваться приходится на изменения дыхания, поведения, питания и внешнего вида.
Температура может вести себя по-разному. У части детей она поднимается высоко, у других держится умеренной, а иногда остается близкой к норме. Отсутствие высокой температуры не исключает воспаление легких. Важнее оценивать динамику состояния, реакцию на кормление, активность и дыхание в покое.
Ключевой симптом — изменение дыхания. Дыхание становится частым и поверхностным, иногда шумным. Ребенок может дышать чаще даже тогда, когда спокойно лежит. У некоторых детей заметны втяжения кожи между ребрами или под реберной дугой, раздувание крыльев носа, участие вспомогательных мышц. Эти признаки указывают на то, что малышу требуется больше усилий для вдоха.
Меняется поведение и аппетит. Ребенок становится более сонливым, меньше интересуется окружающим, быстрее утомляется. Кормления становятся короткими, малыш делает меньше глотков, чаще отпускает грудь или соску, может отказываться от еды. Для грудничка снижение объема питания быстро приводит к риску обезвоживания, поэтому такой симптом требует внимательного отношения.
Иногда меняется цвет кожи. Возможны выраженная бледность, мраморность, синеватый оттенок губ или области вокруг рта, особенно при плаче и кормлении. Такие признаки могут отражать недостаток кислорода и требуют срочной оценки состояния.
Кашель при пневмонии у малышей бывает разным. Он может быть сухим или влажным, иногда приступообразным. У части грудничков кашель выражен слабо или появляется позднее, поэтому ориентироваться только на кашель неверно. Иногда родители отмечают хрипы или булькающие звуки, однако наличие или отсутствие хрипов на слух не является надежным критерием без осмотра врача.
У некоторых детей появляются дополнительные проявления. Это может быть рвота, учащение стула, выраженное беспокойство, отказ от питья, усиленное потоотделение, необычная вялость. Эти симптомы не специфичны, но в сочетании с нарушением дыхания и ухудшением общего состояния могут сопровождать пневмонию у ребенка до года.
Если одновременно появляются несколько симптомов или наблюдается постепенное нарастание дыхательного дискомфорта, необходим осмотр педиатра. В раннем возрасте важна скорость реакции, поскольку состояние может ухудшиться быстрее, чем при обычной вирусной инфекции.
Сочетание нескольких признаков одновременно повышает вероятность тяжелого течения. В таком случае правильная тактика — обратиться к врачу как можно быстрее, не пытаясь поставить диагноз самостоятельно.
Виды пневмонии у детей до года
Пневмония у детей до года отличается по локализации воспаления и по предполагаемой причине. Эти особенности важны врачам, потому что влияют на тактику наблюдения и лечения.
По распространенности процесса выделяют очаговые формы, когда воспаление занимает небольшой участок, и более обширные варианты. Очаговая пневмония может начаться после ОРВИ, когда кашель и общее состояние не улучшаются. При этом даже небольшой очаг у грудничка способен вызвать выраженное нарушение дыхания из-за возрастных особенностей.
По поражению легких иногда описывают правостороннюю или левостороннюю пневмонию, а также двустороннюю. Для родителей важно понимать, что вовлечение одного легкого не гарантирует легкое течение. У маленького ребенка ограниченный процесс может сопровождаться выраженной одышкой, особенно при наличии бронхиальной обструкции или сопутствующих заболеваний.
По происхождению пневмония бывает вирусной, бактериальной и смешанной. Смешанные варианты возможны, когда вирусная инфекция ослабляет местную защиту дыхательных путей и создает условия для присоединения бактерий. На практике причину уточняет врач по клинической картине и данным обследования.
Определить вид пневмонии только по внешним признакам невозможно. Похожими симптомами могут сопровождаться бронхиолит, обструктивный бронхит, тяжелое течение ОРВИ. Поэтому при подозрении на пневмонию у грудничка важна очная оценка.
У грудных детей пневмония может начинаться без ярких признаков со стороны носа и горла. Родители часто ожидают выраженный кашель и высокую температуру, но в младенческом возрасте болезнь нередко проявляется иначе.
Часто первым меняется дыхание. Ребенок начинает дышать чаще в покое, дыхание становится поверхностным, иногда неритмичным. Во сне могут появляться эпизоды беспокойства, частые пробуждения. Иногда заметно, что малыш потеет больше обычного без явной причины, особенно во время кормления.
Кашель и температура могут быть умеренными. У части детей кашель слабый, короткий или появляется позже. Температура может оставаться умеренно повышенной. В такой ситуации ориентироваться следует не только на термометр, а на комплекс признаков: дыхание, активность, аппетит, наличие втяжений грудной клетки, цвет кожи.
Иногда отмечаются признаки нехватки кислорода. Синеватый оттенок губ и области вокруг рта может появляться при плаче, кормлении или на фоне учащенного дыхания. Даже если этот симптом заметен не постоянно, он требует внимательного отношения и оценки врачом.
Нередко снижается интерес к кормлению. Малыш хуже сосет, быстро устает, делает меньше глотков, начинает отказываться от еды. Это особенно опасно в сочетании с лихорадкой, поскольку повышает риск обезвоживания и ухудшения общего состояния.
Если перечисленные изменения усиливаются в течение 1–2 дней или у ребенка появляется тяжелое дыхание, необходимо обратиться за медицинской помощью. В раннем возрасте безопаснее исключить тяжелую инфекцию при осмотре, чем пытаться ждать появления выраженных признаков.
Пневмония у ребенка 1 год также может развиваться быстро. В этом возрасте ребенок уже активнее, но дыхательные пути все еще относительно узкие, а мокрота может быть вязкой. Ребенку трудно эффективно откашливать слизь, поэтому воспалительный процесс может распространяться и затрагивать значительную часть легочной ткани.
Нередко заболевание начинается как обычная простуда: насморк, кашель, умеренная температура. Через несколько дней становится хуже. Ребенок быстрее утомляется, меньше играет, хуже ест, хуже спит. Ночной кашель может усиливаться, появляются эпизоды одышки при активности или плаче. Такие изменения требуют оценки врачом, поскольку у годовалых детей осложнения респираторных инфекций развиваются быстрее, чем у школьников.
Температура при этом не всегда высокая. Возможна длительная субфебрильная температура, которая сохраняется несколько дней на фоне ухудшения состояния. Важнее наблюдать за дыханием, активностью, аппетитом, питьевым режимом и динамикой симптомов.
Кашель чаще становится влажным и затяжным. После сна нередко слышны эпизоды усиленного кашля, возможны хрипы. Однако по одному кашлю нельзя определить диагноз. Подтверждение пневмонии требует осмотра и при необходимости обследований, которые подбирает врач.
Диагностика дома невозможна. Педиатр оценивает общее состояние, частоту дыхания, работу дыхательной мускулатуры, насыщение крови кислородом, выслушивает легкие. При необходимости назначаются исследования, которые помогают уточнить диагноз и определить тяжесть состояния. Такой подход снижает риск лечения без подтверждения и позволяет вовремя выявить осложнения.

Пневмония у детей 2–12 месяцев: как распознать по возрасту
У младенцев разных возрастов болезнь может проявляться по-разному. Чем меньше ребенок, тем чаще на первый план выходят общие симптомы и нарушение питания, а кашель может быть невыраженным.
В возрасте 1–3 месяцев часто заметны изменения поведения и кормления. Ребенок становится менее активным, хуже сосет, быстрее утомляется, дольше спит. Может снижаться число мочеиспусканий. Нередко тревожным признаком становится посинение губ или области вокруг рта при плаче и кормлении, особенно если одновременно участилось дыхание.
В возрасте 4–6 месяцев кашель встречается чаще, но все равно может быть умеренным. Родители отмечают учащенное дыхание, беспокойство, ухудшение сна. Во время кормления ребенок может капризничать, прерываться, быстро уставать. Иногда появляется потливость во время еды, что косвенно указывает на повышенную нагрузку на дыхательную систему.
В возрасте 6–12 месяцев картина может быть более понятной: кашель становится влажным, может повышаться температура, ребенок быстрее устает при активности. Иногда появляются хрипы, особенно после сна. Однако и в этом возрасте ориентироваться нужно на общую динамику и дыхание, а не только на выраженность кашля.
Как отличить пневмонию от обычной простуды
При ОРВИ чаще наблюдается типичная динамика: в первые дни симптомы могут быть выраженными, но примерно на 3–4 день появляется тенденция к улучшению. Насморк становится меньше, кашель постепенно смягчается, ребенок лучше спит, аппетит начинает возвращаться.
При пневмонии улучшение может не наступать или быть кратковременным. Иногда кажется, что ребенку стало легче, но затем состояние снова ухудшается. Кашель не уменьшается, дыхание становится более частым и напряженным. Появляются признаки, что ребенку тяжело дышать во время кормления и плача.
Температура тоже может вести себя иначе. Для простуды характерно снижение температуры в течение нескольких дней. Если лихорадка сохраняется более трех суток, плохо переносится, возвращается после улучшения или сопровождается нарастающей одышкой, необходимо исключить осложнения.
Еще один важный ориентир — общее состояние и питание. Если ребенок заметно ослабевает, меньше реагирует, начинает отказываться от груди или смеси, быстро утомляется, это не похоже на типичное легкое течение вирусной инфекции. В таких ситуациях безопаснее обратиться к врачу для исключения пневмонии у ребенка до года.
Когда пневмония у грудничков требует срочного обращения к врачу
При подозрении на пневмонию у грудничков есть признаки, при которых нельзя откладывать обращение за медицинской помощью. В раннем возрасте состояние может ухудшаться быстро, поэтому важна своевременная реакция.
- Тяжелое дыхание и признаки нехватки кислорода: выраженная одышка, дыхание с усилием, втяжения межреберий, раздувание крыльев носа, синеватый оттенок губ или области вокруг рта, выраженная бледность.
- Втягивание грудной клетки в покое: если втяжения заметны, когда ребенок спокойно лежит, и не связаны только с плачем.
- Длительная лихорадка или ухудшение после улучшения: температура держится более трех суток, плохо переносится, возвращается после периода улучшения, усиливается слабость и одышка.
- Нарушение сознания или судороги: резкая вялость, отсутствие реакции на голос и прикосновения, эпизоды судорог.
- Признаки обезвоживания: редкое мочеиспускание, сухость губ и слизистых, отсутствие слез при плаче, выраженная слабость, отказ от питья и еды.
Если появляется хотя бы один из перечисленных признаков, важно обратиться за срочной медицинской помощью. В такой ситуации домашнее наблюдение без оценки врача может быть небезопасным.
Лечение пневмонии у ребенка до года назначает врач после осмотра и оценки тяжести. В раннем возрасте недопустимо подбирать лечение самостоятельно или ориентироваться только на прошлый опыт, поскольку причины и течение болезни могут существенно отличаться.
Тактика зависит от предполагаемой природы воспаления, состояния ребенка, выраженности дыхательных нарушений и риска осложнений. При бактериальной инфекции врач может назначить антибактериальную терапию. Самостоятельно начинать или прекращать лечение нельзя. Преждевременная отмена назначенной терапии повышает риск рецидива и осложнений. Вирусные формы требуют другой тактики и также нуждаются в медицинском контроле.
Очень важно поддерживать адекватный питьевой режим и питание. Для грудничка основным источником жидкости остается грудное молоко или смесь. На фоне лихорадки и учащенного дыхания потребность в жидкости может увеличиваться, поэтому необходимо контролировать число мокрых подгузников, общее самочувствие, качество сна и аппетит. При ухудшении питья и питания риск обезвоживания растет быстро.
У детей до года нередко требуется лечение в стационаре. Показаниями могут быть выраженная одышка, втяжения грудной клетки, снижение насыщения крови кислородом, стойкая лихорадка, отказ от еды и питья, признаки обезвоживания, сопутствующие заболевания и риск осложнений. В условиях стационара возможно круглосуточное наблюдение и своевременная коррекция терапии при изменении состояния.
Любые прогревающие процедуры без назначения врача не рекомендуются. Они могут усиливать нагрузку на организм и ухудшать самочувствие. В восстановительном периоде врач иногда рекомендует методы реабилитации, но они рассматриваются как часть восстановления после стабилизации состояния, а не как основной способ лечения.
Профилактика особенно важна для малышей, поскольку большинство случаев начинается с обычной респираторной инфекции. Задача профилактики — снизить риск тяжелого течения, уменьшить вероятность осложнений и поддержать защитные механизмы дыхательных путей.
Питание по возрасту и достаточная прибавка массы тела помогают ребенку легче переносить инфекции. Грудное вскармливание поддерживает иммунную защиту, но при искусственном вскармливании также возможно полноценное развитие при правильно подобранном питании и наблюдении педиатра. Во время болезни важно следить, чтобы ребенок не терял значительный объем питания и не снижал вес.
Условия дома имеют большое значение. Сухой и перегретый воздух делает слизь более густой, из-за чего носовое дыхание ухудшается, а мокрота отходит труднее. Регулярное проветривание, комфортная температура и достаточная влажность помогают поддерживать работу слизистых оболочек. Также важно избегать перегрева. Малыш чаще простужается не из-за холода, а из-за перепада температуры после потоотделения. Ориентироваться можно на состояние кожи и затылка: если ребенок заметно вспотел, одежду лучше скорректировать.
Вакцинация снижает риск тяжелых инфекций и осложнений. Иммунизация против пневмококковой инфекции и гриппа уменьшает вероятность тяжелого поражения легких и госпитализаций. Индивидуальный график и противопоказания обсуждаются с педиатром, особенно у детей с хроническими заболеваниями и недоношенных.
Если насморк не уменьшается, кашель усиливается, температура сохраняется, а ребенок становится вялым и хуже ест, важно показать малыша врачу раньше. Ранняя оценка состояния снижает риск пропустить пневмонию и позволяет начать лечение своевременно.
Часто задаваемые вопросы родителей
Может ли быть пневмония без температуры?
Да, у детей до года пневмония может протекать без высокой температуры. В этом случае важнее ориентироваться на учащенное дыхание, втяжения грудной клетки, изменение цвета кожи, вялость и ухудшение питания. При сочетании таких признаков нужен осмотр врача.
Срок лечения зависит от причины, распространенности воспаления и тяжести состояния. У части детей улучшение наступает в течение 7–14 дней, но контроль врача необходим, поскольку может потребоваться более длительное наблюдение и восстановление, особенно при тяжелом течении.
У грудничков осложнения развиваются быстрее из-за особенностей дыхания и ограниченных резервов организма. Основные риски связаны с дыхательной недостаточностью, обезвоживанием, распространением воспаления и присоединением осложнений со стороны других органов. Поэтому раннее обращение к врачу имеет ключевое значение.
Заключение
Пневмония у ребенка до года требует внимательного отношения, потому что может развиваться быстро и проявляться нетипично. Для родителей наиболее полезные ориентиры — дыхание, поведение и питание. Если ребенок начал дышать чаще в покое, у него появились втяжения грудной клетки, он стал заметно слабее и хуже ест, необходима медицинская оценка.
При сомнениях правильная тактика — обратиться к врачу, не ожидая усиления кашля или высокой температуры. Чем раньше выявлено ухудшение дыхания и начато лечение, тем ниже риск осложнений и тем спокойнее проходит восстановление.

в соответствии с рекомендациями Минздрава